去る11月4~5日の2日間、東京都内でメドピア株式会社主催による医療・ヘルステック分野のグローバルカンファレンス『Health 2.0 Asia – Japan 2015』が催されました。セッション2日目では、各プログラムにて複数のデモが紹介されました。今回は、2日目のスピーカーのコメントを中心にレポートします。(取材・文:渡辺武友)
スマートプラチナ社会
今後、日本は超高齢化社会を迎える。現在進めている「地域医療連携」の取り組みについて、日本経済新聞社の関口和一氏をモデレーターに、医療法人鉄蕉会亀田メディカルセンターの中後淳氏、エーザイ株式会社グローバルビジネスディベロップメントユニットの鈴木蘭美氏、シスコシステムズ合同会社コーポレート事業統括の田村信吾氏、MSD株式会社執行役員医薬政策部門統括の諸岡健雄氏がスピーカーとして登壇した。
 関口氏:各スピーカーの取り組みの現状から、サービス向上につなげられものは何か?そこから見えた課題はどんなことか?
関口氏:各スピーカーの取り組みの現状から、サービス向上につなげられものは何か?そこから見えた課題はどんなことか?
諸岡氏:Docter to Docterから、患者へダイレクトにインチアウトすることが、技術、制度面からも行なえるようになってきた。患者が服薬管理だけでなく、健康管理を自ら行なえる環境に向かっている。
中後氏:ただし現状の医療では診療報酬にならない。遠隔診断をしても診断したことにならないなど問題はある。亀田病院では「あおらぎ」と いう情報を一元化するクラウドを作っているが、どう診療報酬に変えるかは課題。またデータの標準化は簡単にはできないので、まずは連携の強いところから始めるなどを進めている。
いう情報を一元化するクラウドを作っているが、どう診療報酬に変えるかは課題。またデータの標準化は簡単にはできないので、まずは連携の強いところから始めるなどを進めている。
田村:海外と比べて日本が難しいのは、ひとつの企業がひとつのソリューションを提供しているケースが多いこと。患者、病院側の視点に立ち、これからはグローバルアライアンスを推し進めることが必要になる。
鈴木:「わすれなびと」は、認知症患者や予備群が記憶を残す場をオンラインで提供する。ただし電子のものは不安もあるので、1年半後に紙媒体でプレゼントする。
関口氏:個人情報保護の観点ではどう取り組んでいくのか?
中後氏:医療用には、マイナンバーとは別の番号を用意することになっているが、一元化した方が現実的ではないか、と思っている。
田村氏:ヨーロッパなど、ひとつの番号にするのは難しいので、連携をさせるのが近道との考え方をしている。国際規格に則ったもので日本も進めるのが良い。
諸岡氏:日本が世界に誇れるものとして「母子手帳」がある。ICTを活用することで、すべての年齢層で実現できれば大きなメリットになる。
関口氏:日本では国の医療制度として全体で取り組もうとしているが、地域単位で進めていくのが近道なのではないか?
中後氏:亀田病院は現状の基盤を新たな時代に合わせてモデルチェンジを図っている。そのために地域連携がし易い環境を作ることを重要視している。そのためにお互いにメリットになることを明確にしていくことだと思う。
関口氏:製薬業界も変わってきているのではないか? サノフィのCEOが言うには、薬を提供するだけではなく、ICTを活用して患者が元気になってくれるサービスを作って提供していくことがミッションだと考えていた。
諸岡氏:MSDでも薬のイノベーションを追求してきたフェイズから、その周辺を含めた新たなソリューションを取り組んでいくことを検討していく。
Keynote: Health 2.0 世界の最新事情
 Health 2.0の変遷と最新のトレンドと未来に関して、Health2.0の生みの親であるMatthew Holt氏が、スピーカーとして登壇。
Health 2.0の変遷と最新のトレンドと未来に関して、Health2.0の生みの親であるMatthew Holt氏が、スピーカーとして登壇。
世界90都市に渡ってメンバーがいて、常に新たなテクノロジー情報、4,000企業をトラッキングしている。
そのなかでも小さく人口も少ないイスラエルから、注目の企業が出てきた。そのひとつが口内で体温や脈を取れるデバイスのtyto社。次はMedisafe社。昨年のピッチコンテストで優勝した服薬管理ができるアプリ。そしてtreato社。自然言語処理をしてテキストマイニングを製薬企業に提供している。
さらに人口の少ない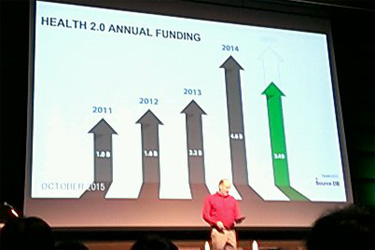 フィンランドからもbeddit社やY・U(ユーアップ)社など、ユニークな企業が登場してきた。
フィンランドからもbeddit社やY・U(ユーアップ)社など、ユニークな企業が登場してきた。
スマートフォンやタブレットを使用することで、ケニアにある小さな村の出産する女性向けの情報提供サービスなどが立ち上がってきた。これら企業からインスピレーションを受け、日本でもこのような取り組みをする企業が誕生してくることを期待している。
Deep Dive by Sony
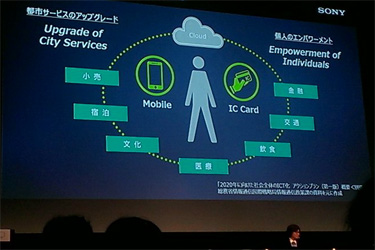 ソニーは、ICカード技術を活用した医療情報サービスの試験を全国で行ない、多くの病院や薬局で支持されている。今回はスピーカーとしてharmo事業室の渡邉 普氏が解説した。
ソニーは、ICカード技術を活用した医療情報サービスの試験を全国で行ない、多くの病院や薬局で支持されている。今回はスピーカーとしてharmo事業室の渡邉 普氏が解説した。
『Harumo(ハルモ)』は、個人向けヘルケアクラウドサービス。まだ試験サービス中で、金額やローンチの日程も決まっていない。今回は試験の途中経過を共有する場となった。
ヘルスケアにおいて新たな取り組みを考えた際、電子お薬手帳の仕組みに着目した。紙ベースで普及しているものを電子化することで利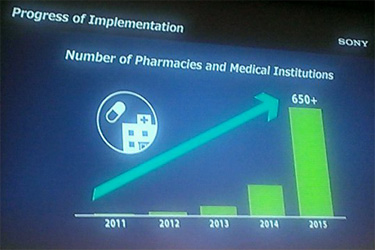 便性を高める。2011年から試験をはじめ、医療関係者や患者から多くのコメントをもらった。そのなかで課題となったのが、情報の機微性、ネットワークへの不安が挙がった。それらを解決するために機微情報はサーバに置かず、個人情報はICカードとして患者に持ってもらう、セパレート設計とした。
便性を高める。2011年から試験をはじめ、医療関係者や患者から多くのコメントをもらった。そのなかで課題となったのが、情報の機微性、ネットワークへの不安が挙がった。それらを解決するために機微情報はサーバに置かず、個人情報はICカードとして患者に持ってもらう、セパレート設計とした。
『Harumo』には4つの特長がある。高齢者での使えるユニバーサル性、専門家にデータを見てもらえる介入、データの信頼性と拡張性、個人情報への配慮が挙げられる。
現在、650施設で導入され、27,000名が使っている。特に豊中市では、豊中市薬剤師会副会長、グリーンメディック代表取締役の多田耕三氏の協力もあり、地域のPHRインフラとして活用を始めている。すでに市内の71.5%の薬局が導入している。これからは薬局を核に、病院などの医療機関との連携を高めていく。
“Do-it-yourself”ヘルスケア
 Matthew Holt氏をモデレーターに、自分の健康をコントロールする力を得た消費者にとって、未来のライフスタイルとは何か? スピーカーにオムロンヘルスケア株式会社の鹿妻洋之氏とIFC Venture CapitalのXiaomin Mou氏を迎えて行なわれた。
Matthew Holt氏をモデレーターに、自分の健康をコントロールする力を得た消費者にとって、未来のライフスタイルとは何か? スピーカーにオムロンヘルスケア株式会社の鹿妻洋之氏とIFC Venture CapitalのXiaomin Mou氏を迎えて行なわれた。
鹿妻氏:今回のテーマにおいて、マネタイズの視点で見ていったとき、誰をターゲットにして、その人の課題を何によって解決するのかとなるが、アプローチする企業によって大きく異なってくる。デバイスメーカーの場合、その機器を使ってもらえば価値を出せる、と考える。しかしサービスを選ぶ視点だと、医療的データに限らない、家庭内の情報など が利用されるようになってきた。そのように色々なデータを使うことになったとき、ユーザーに情報が正しく伝わっているか、本人のデータである、と言えるのかなど問題も出てくる。
が利用されるようになってきた。そのように色々なデータを使うことになったとき、ユーザーに情報が正しく伝わっているか、本人のデータである、と言えるのかなど問題も出てくる。
デバイスメーカーが一番苦慮しているのは、ユーザーが定期的に計測してくれない、測ってもデータをクラウドにアップしてくれない、など。オムロンヘルスケアでは、測ったらすぐにデータがアップされる仕様を作ってきた。しかし、使ったのが本人かどうかはわからないなどの問題はある。
データの解釈の概念として、ヘルスソフトウェアが登場し、これまでも国際規格として議論されてきた。昨年11月に改正した薬事法では、プログラムだけでも販売できるようになった。ただし効果効能をうたってしまうと医療機器となってしまう。この点を考慮して取り組まないとならない。
また、意外に忘れがちなのがサポート機能。Bluetoothの接続など、すべての人が簡単にできるわけではない。そのような観点からもしっかり検討していくことが必要になる。
Deep Dive by ウイングアーク1st
 企業向けウェルネスとしてモバイル、ソーシャルなどを活用している例としてウイングアーク1stの中川真也氏より、同社の取り組みが紹介された。
企業向けウェルネスとしてモバイル、ソーシャルなどを活用している例としてウイングアーク1stの中川真也氏より、同社の取り組みが紹介された。
同社のサービスでは、健康的な従業員を育てることを目的に行動が見える「健康のスコアリング」をするためのモバイルアプリを提供している。
健康診断のデータの他、運動や食事、ストレス、睡眠など100位以上のデータを統合的にバランス判断していく。組織や会社、地域ごとの指標として評価できる。企業や組織だけで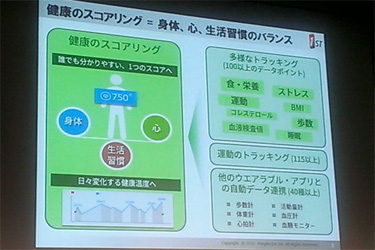 なく、家族でも使えて見守りにも使える。企業としても評価しやすいフィードバックを用意している。
なく、家族でも使えて見守りにも使える。企業としても評価しやすいフィードバックを用意している。
現在は欧米を中心に導入している。オーストラリアのISGM社の取り組みでは、総合的な運動量を競る8週間プログラムを実施した。募集時、57%が参加し、男女ともBMIが改善した。その後の継続率は20~24%だった。
多様なトラッキングに対応し、スコアの変化による気づき、ソーシャル機能やグループ機能など、幅広いアプローチで利用できるものとなっている。
The Future is Now ~未来のテクノロジー~
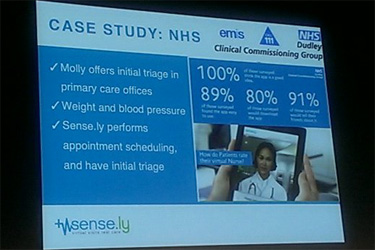 健康におけるテクノロジーはどうなっていくのか? モデレーターに一般社団法人オレンジクロスの岡本茂雄氏を、スピーカーにSense.lyのCEO Adam Odessky氏、富士通株式会社未来医療開発センターの門岡良昌氏によって行なわれた。
健康におけるテクノロジーはどうなっていくのか? モデレーターに一般社団法人オレンジクロスの岡本茂雄氏を、スピーカーにSense.lyのCEO Adam Odessky氏、富士通株式会社未来医療開発センターの門岡良昌氏によって行なわれた。
Odessky氏:Sense.lyはバーチャルナースにより、認知行動療法をテレヘルスで提供する。モバイル端末で利用でき、コメントを録音すると言語を認識する。疾患としては心不全やうつ などに対応、現在NHSに導入している。
などに対応、現在NHSに導入している。
門岡氏:未来医療開発センターでは、心臓の手術を事前にモデリングでシミュレーションすることで術式を決められる「心臓シミュレーター」を開発した。これにより、結果を先に見て手術の方式が決められるようになった。
岡本氏:バイタルデータだけでなく、「活気がある、元気がいい」など、表情から感情分析するエンジンを開発したLASSIC社。自立を促す看護を目指し、座ったまま自分でこげる「足こぎ車いす」を開発したTESS社。医療現場で役立てるために電子カルテを解析し、転倒・転落を防ぐ人工知能アプリ「転倒転落防止システム」を解析してUBIC MEDICAL社の素晴らしいデモを見て、より良き未来とはどうあるべき、と感じられただろうか?
岡本氏:コンピュータが人間の知能を越える「超知能」となるのは2045年と予測されている。重要なのは、その性能を持つことではなく、世間に役立つアプリケーションを持つことである。もっと柔らかい頭脳で発想していって欲しい。
Odessky氏:AIが進化していくうえで注意が必要になる。倫理的決定は人間がやっていかなければならい。テクノロジーは人類すべてのベネフィットとして活用していくようにしていかなければならない。
Robotics 2.0
 「Health 2.0 Talk: IP Trend ~ヘルスケア知財の最新動向~」に続き、介護ロボットが臨床の場でどのように活躍しているのか、今後の可能性について、モデレーターに国立研究開発法人産業技術研究所ロボットイノベーション研究センターの比留川博久氏を迎え、2社のデモが行なわれた。
「Health 2.0 Talk: IP Trend ~ヘルスケア知財の最新動向~」に続き、介護ロボットが臨床の場でどのように活躍しているのか、今後の可能性について、モデレーターに国立研究開発法人産業技術研究所ロボットイノベーション研究センターの比留川博久氏を迎え、2社のデモが行なわれた。
比留川氏:ロボットイノベーション研究センターでは、高齢者の社会参加、日々の生活における負担軽減のために、見守りセンサーと移動支援装置で実現していく。
例えば、風呂の事故は浴槽で起きやすい。見守っていくのでも、風呂は湯気があるので難しい。そこで電波レーダーで検知する装置を開発している。
これらの機器を活用することで、安全性を高め、人の代わりにサポートしていく。
RTワークス株式会社、藤井仁氏:高齢者や足腰が弱った方の歩行をアシストする「ロボットアシストウォーカーRT.1」を開発した。人の動きを感知し、モーター駆動で坂道などでも安全、快適に登り下りができる。通信モジュールを搭載しているので、GPSによる経路の把握や転倒時の位置情報なども通知できる。ロボットとIoT技術を駆使して支援を行なっていく。
本田技研工業株式会社伊藤寿弘氏:「Honda歩行アシスト」は、腰に装着することで、倒立歩行を効率良くアシストすることを実現した。健常者から歩行が不自由になってきた方まで使える。2年前から50の病院で計100台使ってもらってきた。この11月より販売が始まった。歩行スタイルを変えることが主な目的で、リハビリプログラムで活用する。データを取っていくことで、1ヵ月前からどう変わってきたのか、わかりやすく伝えられるようにする。
Doctors 2.0
 医師の立場からもヘルスケアイノベーションが起きてきている。Doctors 2.0では、スタンフォード大学循環器科、兼MedVenture Partners株式会社の池野文昭氏をモデレーターに、株式会社日本医療機器開発機構の内田毅彦氏、眼科専門医、医療法人創夢会の武蔵国弘氏をスピーカーに迎えて行なわれた。
医師の立場からもヘルスケアイノベーションが起きてきている。Doctors 2.0では、スタンフォード大学循環器科、兼MedVenture Partners株式会社の池野文昭氏をモデレーターに、株式会社日本医療機器開発機構の内田毅彦氏、眼科専門医、医療法人創夢会の武蔵国弘氏をスピーカーに迎えて行なわれた。
池野氏:現在の高齢化率は26%になる。2045年には39%が高齢者になる。アメリカではまさに高齢化率39%の僻地医療の大変さを実感してきた。
アメリカは、日本以上に医療費の高騰が深刻である。アメリカは保険会社が医療を司っている。彼らは医療費を下げて、かつクオリティをどう上げるかが課題となっている。そこでデジタルヘルスへの期待が高まっている。日本も同じくデジタルを活用した新たな取り組みを推し進めていく必要がある。
内田氏:日本は貿易大国で医療水準も高いのに、医療機器に関しては輸入の方が多い。日本発信の医療機器を考えていきたい。アメリカの医療機器の多くはベンチャー企業の買収。アメリカの機器開発の考え方はニーズから作る。日本は技術からスタートしてしまう。また、失敗を許さない文化がある。アメリカは失敗から学ぶものと捉えている。
武蔵氏:モノ作りベンチャー、バイオベンチャーに携わっている。医療とインターネットでなにができる? 医療自体はアナログである。そのリアルワールドに目を向けるべきだ、と考えている。医師間で横につなぐSNSだけではなく、縦につなぐものが必要。製薬会社と病院をつなぐ、そして病院と患者をつなぐことに価値がある。
池野氏:医療に関するモノ作りでは、現場のニーズから作っていかなければならないが、残念ながら日本の医師は忙し過ぎる。クリエイティブなことを考えられる時間は夜中になってしまう。仕組みとして時間を作らせ、これからの超高齢化社会に対応した医療環境を作っていけると良いだろう。
現在は、メガデータやテクノロジーは存在するが、的確なアプリケーションがまだ出てきていない。医療従事者自身の意見を聞き、アイデアを出しテクノロジーを活かしていくことが求められる。
Keynote: Dr. Yosuke Chikamoto
 最後のキーノートでは、Icahn School of Medicine兼Mount Sinai Health SystemのYosuke Chikamoto博士が登壇。カイザーパーマネントの取り組みのひとつ、ヘルスコミュニケーションについて紹介した。
最後のキーノートでは、Icahn School of Medicine兼Mount Sinai Health SystemのYosuke Chikamoto博士が登壇。カイザーパーマネントの取り組みのひとつ、ヘルスコミュニケーションについて紹介した。
臨床の場にイノベーション、Health2.0を導入する時、医師自身の満足度も考慮することが重要だと考えられる。操作性など特定のものに限らず、医療に対してやりがいにつながるのか? そのような点も含める。
イノベーション、Health2.0を導入する時、医 師に行動変容を求めることになる。医師に限らないが、行動変容を求めるとレジスタンスが出てくる。そのレジスタンスをどのように乗り越えるか? が課題になる。
師に行動変容を求めることになる。医師に限らないが、行動変容を求めるとレジスタンスが出てくる。そのレジスタンスをどのように乗り越えるか? が課題になる。
対処方法として、コンピュータの改善(画面やクリック数を減らすなど)と、ユーザー(ドクター)にアプローチする。行動科学の観点からもっとも使われるやり方として、医師にとってイノベーションを導入するメリットを明確にしていく。「電子カルテを使うとヘルスアップの向上につながりますよね!?」など導入メリットを連呼して、医師として使わなければならない。と押し切ってしまう方法。また金銭的、社会的インセンティブを付けるやり方で押し切る場合もある。
もう少し親切なやり方もある。どうやると使いやすくなるか、コツを身につけてもらう。上手な医師が様々なティップスリストを作ったりする。そのなかには操作性などのメカニカルなものから、患者とコミュニケーションをうまく取る方法まで含まれる。
それでも落し穴がある。これまでのルーティンでやってきたものを守ろうとする防御姿勢が発生してしまう。そうすると電子カルテに対して、ネガティブな感情が、医療行為そのものにまで広がってしまうことがある。
どうすれば落し穴にはまらないようにできるか? 行動科学のアプローチでは、モチベーショナルインタビューを行なう。
新しいテクノロジーが出てきた時、100%ネガティブな人はいない。ポジティブ側面を引き出す。モチベーショナルインタビューとしては、チェンジトークを使う。本人も気づかないポジティブな側面を見つけてあげる。それは人によって違う。自分から取り組みたいと思えるポイントを見つける。
今後、新たなテクノロジーを導入していけば、常にこのような問題が起きる。質問をするやり方で、医師を尊重するコミュニケーションをしていくのが望ましい。医師としてのやりがいや生きがいにつなげていく。



Comments are closed.